眼の病気について
眼の病気について
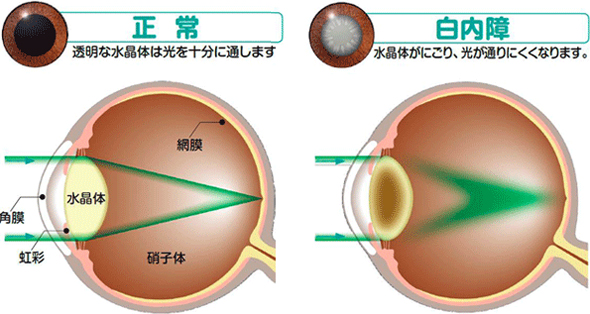
 白内障とは?
白内障とは?
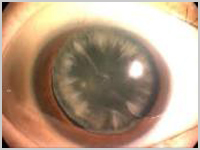
白内障は眼の中のレンズの役割をする水晶体が濁る病気です。
加齢に伴う白内障以外にも、外傷や薬剤(ステロイドなど)の副作用、全身の病気に伴う白内障、放射線による影響などが原因で白内障が起こります。50歳代の約半数、60歳代の約6割、70歳代の約8割、80歳以上は全ての方に白内障が見られるといわれています。
そのため50歳代になったら一度白内障のチェックのため眼科受診をお勧めします。

治療としては、点眼剤により濁りの進行を遅らせることはできますが、点眼剤自体で濁りを透明にし、見え方を改善することはできません。日常生活に不自由を感じるようになりましたら、手術で濁った水晶体を取り除き、眼の中に人工のレンズを移植します。
 白内障の治療
白内障の治療
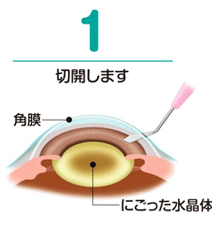
角膜(瞳の表面)に小さな切り込みを入れ、そこから濁ってしまった水晶体を削りながら吸い出します。
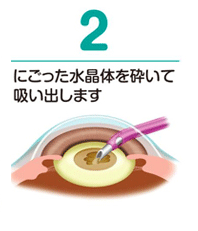
それまで水晶体があった部分に、水晶体の代わりの働きをする人工的なレンズを挿入します。

レンズが広がって、ピタリとはまります。角膜の切開部分も小さいので、縫合も必要ありません。
 症状
症状
- ■物がかすむ
- ■眩しくて見えにくい
- ■ぼやけて二重、三重に見える
初期の白内障ならば、点眼薬により進行を遅らせることで様子をみることができます。
手術をうけるタイミングとしては、ご自身の生活で不自由を感じるようになったら担当医まで相談してください。
 日帰り白内障手術
日帰り白内障手術
- 手術が必要かどうか、外来にて担当医が総合的に判断し、手術予定日を決定します。

- 眼内レンズの度数を決める精密検査を行います。
手術の説明をご家族を含めて時間をかけてゆっくり説明します。

- 手術の3日前から手術当日まで術後の感染予防のため抗生物質を点眼します。

- 手術は局所麻酔にて行い、通常は10分程度で終了します。
白内障が進行したような特殊な症例、難症例ではもう少し時間がかかることがあります。
手術は角膜を2-3mm程度切開する極小切開白内障手術です。
当院では多くの一般病院、大学病院で導入しているAlcon社白内障手術装置インフィニティを導入しており、大学病院と同等の手術が当院では受けられます。

- 手術直後は片眼眼帯となります。そのため、ご自身で車を運転しての来院は控えてください。術翌日の診察の時に眼帯を外します。
 手術後の注意点
手術後の注意点
- ・目をこすったり、ぶつけないよう注意してください。
- ・術後の点眼は指示されたとおり回数を守って点眼してください。
- ・術後1週間は洗顔はせず、顔を拭く程度にしてください。
入浴も控えてもらいますが首から下のシャワーは術翌日から可能です。
術後の注意点に関する詳細は手術説明の時にパンフレットをお渡しします。

 加齢黄斑変性とは?
加齢黄斑変性とは?
加齢黄斑変性とは、文字通り加齢とともに黄斑というものを見る中心の神経が傷んでしまう病気です。加齢黄斑変性は年をとれば誰もがかかる恐れがある病気で、現在のところ視覚障害者の原因疾患の第4位です。日本でも高齢者の増加に伴い、近年、患者数が増加してきております。
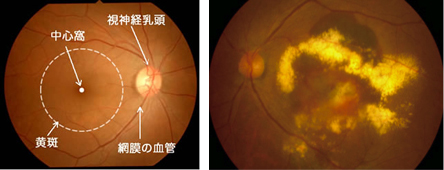
黄斑(おうはん)とは網膜の中央にある、ものを見るために一番重要な部分です。
この部分に異常が発生すると、視力が低下したり、ものが歪むなどの症状がでてきます。
 症状
症状
●歪んで見える
-

正常 -

加齢黄斑変性
●中心が暗く見える
-

正常 -

加齢黄斑変性
 種類
種類
加齢黄斑変性は『滲出型』と『委縮型』の2つのタイプがあります。
『委縮型』病状の進行が比較的緩やかですが、『滲出型』は進行が早く、急激に視力低下することがあります。日本人に多いのは滲出型で、現時点で治療法があるのも滲出型です。
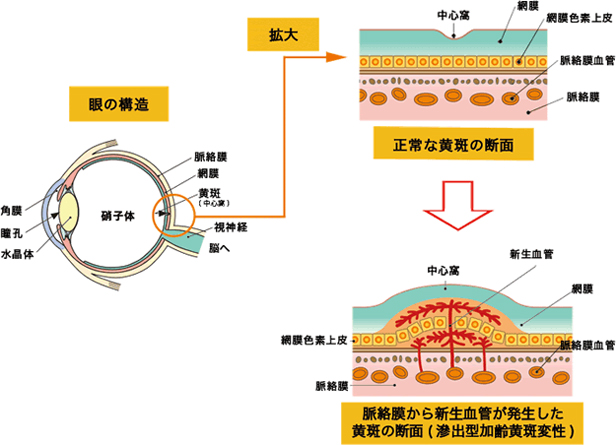
加齢性黄斑変性の診断には光干渉断層計(OCT)が非常に有用です。
滲出型では網膜剥離、網膜の浮腫、脈絡膜新生血管などが簡単に観察できます。
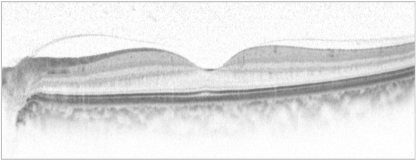
正常な眼の黄斑
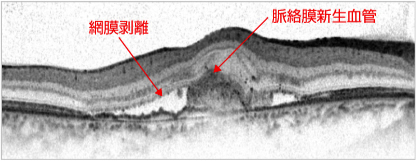
滲出型加齢黄斑変性の黄斑
 加齢黄斑変性の治療
加齢黄斑変性の治療
- ■抗血管新生薬療法
- ■光線力学療法(PDT:photodynamic therapy)
- ■レーザー光凝固術
- ■サプリメント
2009年より現在、主流となっている抗VEGF薬を用いた抗血管新生薬療法が可能になりました。体の中にある脈絡膜新生血管の成長を促すVEGF(血管内皮増殖因子)という化学物質の働きを抑える薬剤を眼の中に注射することにより、新生血管の増殖や成長を抑制する治療です。
 加齢黄斑変性とは?
加齢黄斑変性とは?
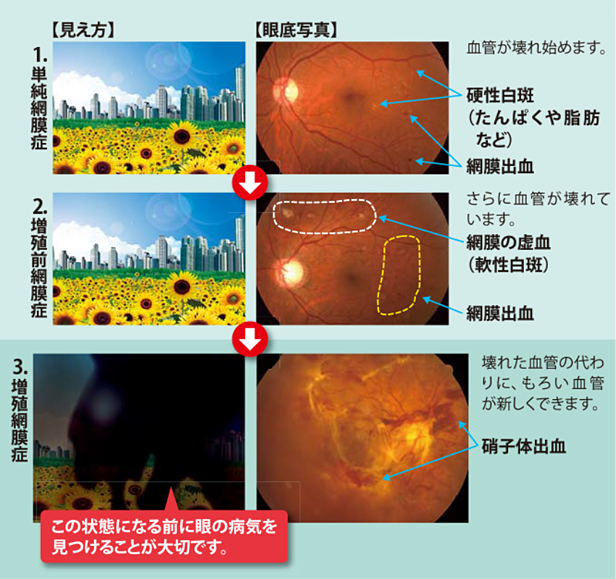
1.単純網膜症(初期)
高血糖が持続することにより、毛細血管が壊れ始め、コブができたり(毛細血管瘤)、出血(点状出血)します。
2.増殖前網膜症(中期)
血管が壊れたり修復したり繰り返すことで、徐々に血管の壁が厚くなり、血管が詰まります(血管閉塞)。そのため網膜への血流が途絶えて網膜虚血に陥ります。
3.増殖網膜症(後期)
虚血になると、網膜では新しい血管が作られ(新生血管)、硝子体まで伸びて、血液や酸素を取り込もうとします。しかし、新生血管自体、非常に脆く、破れやすいので硝子体で出血を繰り返します。また硝子体内にできた増殖膜が収縮することにより、網膜を引っ張り牽引性網膜剥離を引き起こします。
 糖尿病網膜症の治療
糖尿病網膜症の治療
1.正常~単純網膜症
血糖コントロールや高血圧の治療など内科的治療を行います。
2.増殖前網膜症
進行してくるとレーザー治療を行うことにより進行を阻止します。
3.増殖網膜症
失明を防ぐため硝子体手術を施行します。
 緑内障とは
緑内障とは
最近、日本緑内障学会で行った大規模な調査では、40歳以上の日本人における20人に1人が緑内障であることがわかり、その中でも、すでに緑内障と診断されている人は全体の1割程度であることがわかりました。つまり、緑内障があるにも関わらず、なかなか気付かない人が非常に多いということがわかっています。
緑内障は一旦進行し、視神経が傷んでしまうと『良く』することはできません。それゆえ、健診などで早期発見、早期治療することが重要な病気といえます。
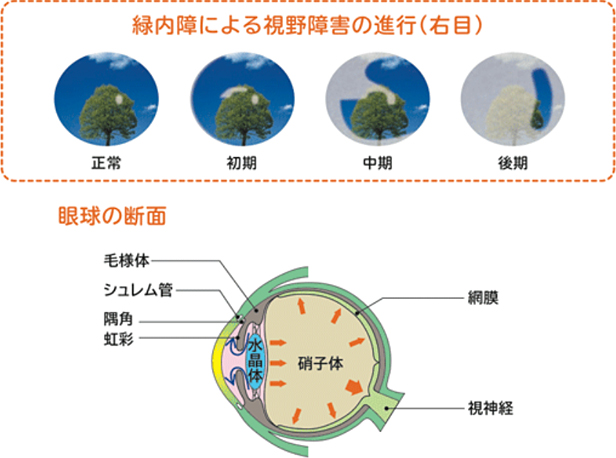
 緑内障の症状
緑内障の症状
しかし、実際日常生活では両眼で見ていますし、病気の進行自体緩やかなことが多いので初期の段階ではほとんど自覚症状がないことが多いです。
 緑内障の種類
緑内障の種類
- ■開放隅角緑内障
- 隅角が開いているタイプの緑内障で眼圧が20mmHg以上にあがることがあります。
- ■閉塞隅角緑内障
- 隅角が閉塞するタイプで急に発症する緑内障発作と慢性に進行するものに分けられます。
- ■発達緑内障
- 生まれつき眼の中の水の流れが未発達なためおこる先天的な緑内障です。
- ■続発緑内障
- 外傷、眼の炎症、ステロイドの副作用などが原因で二次的に起こる緑内障です。
- ■正常眼圧緑内障
- 眼圧が正常範囲(10~21mmHg)にも関わらず視神経が障害されるタイプです。
日本人の緑内障のうち9割が正常眼圧緑内障であるといわれています。
 緑内障の症状
緑内障の症状
OCTにより、視神経線維の厚みを解析することで神経が傷んでいるか検査します。スクリーニング検査にて緑内障の可能性がある場合は、後日、静的視野検査を行うことで最終的に緑内障があるか判断します。

 緑内障の治療
緑内障の治療
●点眼薬による治療
眼圧を下げる効果がある目薬を点眼します。
房水の産生を抑えたり、房水の流出を促す効果がある目薬を使用します。
●手術治療
点眼治療、レーザー治療など比較的眼に負担が少ない治療でも眼圧が下がらず緑内障が進行してしまう場合は外科的な手術が必要になります。
手術で線維柱帯の一部を切除し、眼の中の房水を眼の外側に逃がすことで眼圧を下げる『線維柱帯切除術』や線維柱帯を切開することで房水の流出を改善する『線維柱帯切開術』などがあります。最近は房水の流出を調節し眼圧の下降を安定化させる『インプラント手術』も保険適応になりました。